Prematüre Retinopatisi tanısında hastaya yaklaşım; Prof. Dr. Nazmiye EROL’un Uzman Görüşü
Okuma:1804
RC: Değerli Hocam Öncelikle bu önerimizi kabul ettiğiniz için öncelikle teşekkür ediyoruz. Kısaca kendinizden ve kliniğinizden bahseder misiniz?
NE: Uludağ Üniversitesi Tıp Fakültesinden 1990 yılında mezun oldum. Eskişehir Osmangazi Üniversitesi Göz Hastalıkları Anabilim Dalında uzmanlık eğitimi ardından aynı klinikte Prof. Dr. Seyhan Topbaş'ın yanında tıbbi retina ve vitreoretinal cerrahi eğitimi aldım, 2004 yılında Michael Trese ve Antonio Capone'nin kliniğinde pediatrik vitreoretinal cerrahi konusunda gözlemci olarak bulundum. 2006 yılında doçent, 2012 yılında da profesör oldum. Halen Eskişehir Osmangazi Üniversitesi Göz Hastalıkları Anabilim Dalında, tıbbi retina, vitreoretinal cerrahi (pediatrik-erişkin) konularında çalışmakta aynı zamanda Anabilim Dalı başkanı olarak görev yapmaktayım.
Kliniğimizde retina poliklinik muayene günleri dışında pediatrik oftalmoloji bölümüyle birlikte yürüttüğümüz ROP takipleri, fundus floresein anjiyografi raporlanması, arka segment lazer ve fotodinamik tedavi uygulamaları ve haftada 2 gün vitreoretinal cerrahi girişimleri yapılmaktadır.
RC: Hocam izninizle olguya geçelim. Olgu 1 doğum haftası 28 hafta, 1000 gr olan, Yeni doğan yoğun bakımda (YDYB) sepsis, Respiratuar distres sendromu (RDS) gibi nedenlerle 30 gün yatış öyküsü olan hastaya ait olup hasta ROP taraması sebebiyle refere edilmiştir. Sistemik sorguda özellik bulunmamaktadır. Özgeçmiş ve soy geçmiş sorgulamada oküler hastalık öyküsü yoktur. Böyle bir hasta size başvurunca ilk muayenede neyi sorgulamayı önerirsiniz?
NE: Hastanın post menstruel yaşı (PM) önemlidir. Bütün prematürelerde takipler sırasında hastanın PM yaşı (gestasyonel yaş+kronolojik yaş- hafta olarak) dikkate alınmalı ve kayıtlar bu yaş üzerinden tutulmalıdır. ROP, bebeklerin doğum yaşına göre, PM 30–32. haftada başlayabileceği gibi tipik olarak 34. haftada başlar, doğum haftası-tartısı ve sistemik risk faktörlerinin varlığına göre değişmekle beraber çoğunlukla kendiliğinden düzelir, az bir kısmı tedavi endikasyonuna ulaşarak tedavi gerektirir. Hastanın hastaneden çıkışından sonra süren sistemik sağlık sorunlarının olup olmaması, kilo alımı ve gelişimi önemlidir.
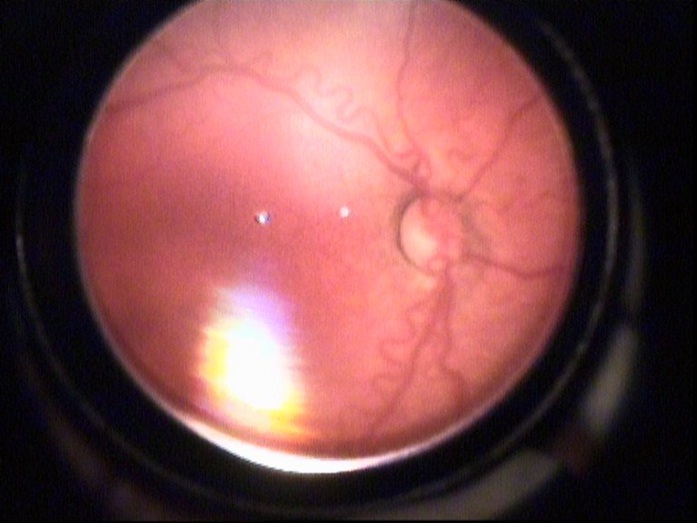
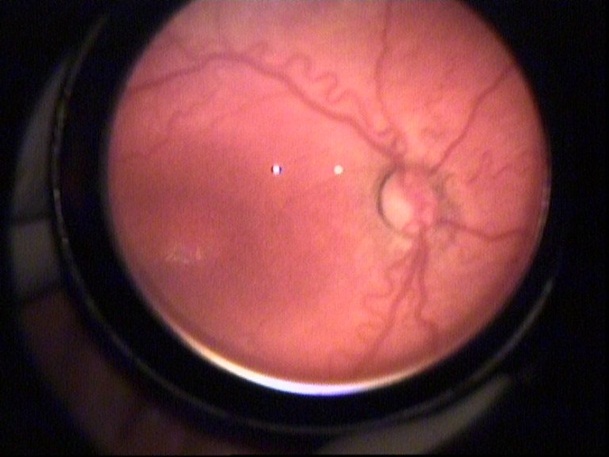
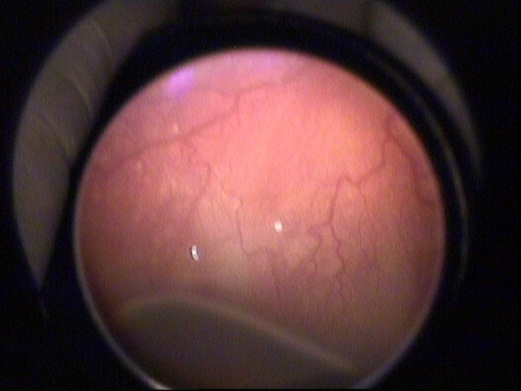
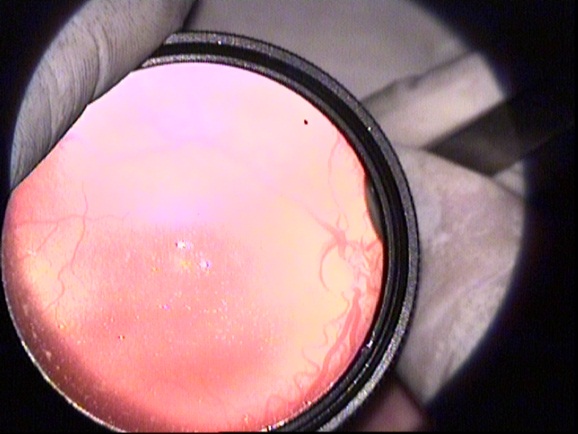
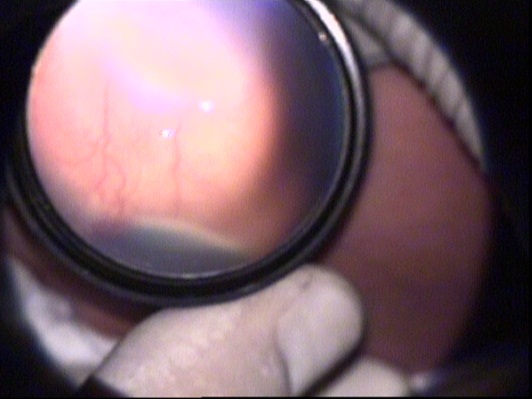
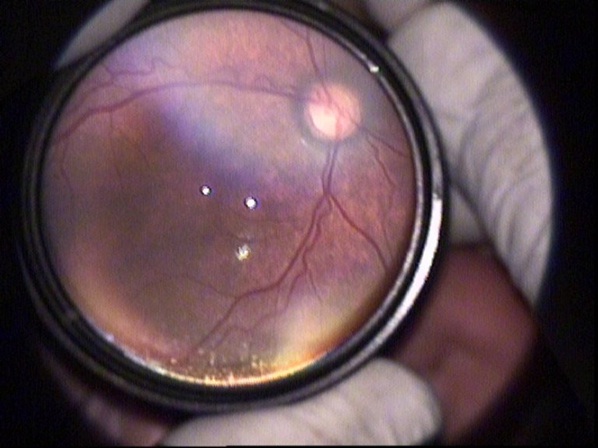
RC: Hastanın görüntülerini görmektesiniz. Bu görüntüleri yorumlar mısınız ve görüntüler eşliğinde tanı için neler söylersiniz?
NE: Hastayı değerlendirirken belirlememiz gereken bazı parametreler vardır. Bunlar; hastalığın yerleşimi (zon belirlemesi), şiddeti (evrelendirme) ve plus olup olmadığıdır. Bu hastada sırayla bunlara bakacak olursak;
Hastalığın yerleşimi: ROP'un derecelendirilmesi sırasında retina zonlarının belirlenmesi önem kazanmaktadır. Zon 1 optik sinirin merkezde olduğu, çapı optik sinir ile fovea arasındaki mesafenin 2 katı olan dairedir. Ancak prematüre bebeklerin çoğunda foveaya ait ışık reflesi görülmez. Bu nedenle foveanın yerini görmek zordur. Pratik olarak, indirekt oftalmoskopi ile muayene sırasında 28 dioptrilik lens kullanıldığında, optik diskin nazalinin lens alanındaki görüntünün kenarına denk düşürüldüğü alan temporal bölgedeki zon 1’i ifade etmektedir. Resim 4'de 28D'lik lens kullanıldığını tahmin ediyorum. Resimlerden zon belirlemesi yapmak zor. Bu resme göre temporal zon I alanında herhangi bir avasküler alan, ridge ya da neovaskülarizasyon görülmemektedir. Zon III tanımlamasını yapabilmek için retina damarlanmasının, nazal ora serrata bölgesinde 2 saat kadranından fazla alanda tamamlandığını görmek gereklidir. Olguda bundan bahsedilmediği için hastalığın zon II'de olduğunu varsayıyorum.
Hastalığın şiddeti: Resim 5'de ridge ve küçük bir alanda ridge üzerinde neovaskülarizasyonlara ait olabilecek bir görünüm mevcut. Bunu indirekt oftalmoskopik muayenede daha iyi değerlendirmek için 20D'lik lensler çok işe yarar.
Plus varlığı: Retinanın en az iki kadranında venlerde genişleme ve arteriyollerde kıvrım artışının olmasıdır. ‘+’ işareti ile gösterilir. Resim 1 ve 2'de ise en az 2 kadranda plus görülmektedir.
Sonuç olarak bu olguyu Zon II, evre 3 ve ‘+’ olarak değerlendiriyorum. Bu hasta yüksek riskli eşik öncesi ROP'tur ve tedavi endikasyonu vardır.
ROP değerlendirmesi için altın standardın indirekt oftalmoskopik muayene olduğunu, fotoğrafların hasta kayıtlarında çok önemli olmakla beraber tedavi endikasyonunu belirlemede bazen yetersiz kaldığını vurgulamak istiyorum. Ayrıca zonları belirlemede 28D lens önem kazanırken, neovaskülarizasyonları ve vasküler aktiviteyi değerlendirmede 20D'lik lens daha ayrıntılı fikir vermektedir.
RC: Muayeneleri hangi sıklıkla yaparsınız ve kontrollerde nelere dikkat edersiniz? Gereksiz ve sık tekrarlayan muayene sayılarını azaltmak için kullanabileceğimiz bir yöntem var mıdır?
NE: Prematüre bebeklerin ilk göz muayeneleri neonatolog/pediatrist sorumluluğundadır. Takip aralıklarını ve tedavi kararını göz hekimleri verir. Takip şeması ilk muayenedeki bulgulara göre şekillendirilir. Bebekleri gereksiz muayeneden korumak ama ilerlemeyi görüp zamanında tedavi etmeye yetecek vakitleri sağlamak gereklidir. Bu nedenle zon, şiddet, plus, preplus değerlendirilmesinin iyi yapılması ve takip standartlarının uygulanması gereklidir. ROP muayene, takip ve tedavisi yapılan kliniklerde yazılı takip algoritmalarının olması çok işe yarar. Muayeneler sırasında retina görüntü kaydı alınabilirse, takiplerde gelişen hastalığa ait ilerlemeler daha objektif olarak değerlendirilebilir.
İmmatür retinal vaskülarizasyonda (ROP yok) muayene
- zon III’de ise 2–3 haftada bir
- zon II’de ise 2 haftada bir
- Zon I ya da bir posteriyor zon II'de ise haftada bir. Progresyon varsa preplus görülüyorsa daha sık
Haftada bir muayene:
- Zon I’de evre 1-2 ROP (daha sık muayene gerekebilir)
- Zon II’de evre 3 ROP (daha sık muayene gerekebilir)
- Zon I’de regrese olan ROP
- Zon II’de evre 2 ROP
2 haftada bir muayene:
- Zon II’de evre 1 ROP
- Zon II’de regrese olan ROP
2-3 haftada bir muayene:
- Zon III’de evre 1-2 ROP
- Zon III’de regrese olan ROP
RC: Yeni doğan yoğun bakımda (YDYB) yatan ya da polikliniğe gelen prematüre hastaların takip kriterleri farklı mıdır?
NE: Farklı değildir. Hastalığın yerleşimi, evresi, plus ve preplus varlığına göre yapılan (ICROP sınıflandırılması) ilk tanıdan sonra, takip ve tedavi algoritmasına göre takip edilir. Yenidoğan bakımı gerektiren bebeklerin ciddi sistemik sorunları olabildiği için muayenenin yenidoğan ünitesi içinde ve yoğun bakım doktorlarının eşliğinde hasta monitorize edilerek yapılması idealdir. Poliklinik koşullarında yapılan muayenelerde de bebeklerde gelişebilecek sistemik yan etkileri tedavi edebilmek için oksijen desteği ve ilk yardım ilaçları hazır olmalıdır. Ayrıca göz muayeneleri enfeksiyöz konjonktivite yol açabilir. Hekimler her muayene öncesi ellerini uygun bir şekilde yıkamalı ve tüm hijyenik kurallara uymalıdır. Her hasta için steril göz kapağı spekulumu ve sklera indentörü kullanılmalıdır.
RC: YDYB’da yatan ya da polikliniğe gelen prematüre hastalarda tedavi kararı verirken ne gibi öyküler sorgulanmalıdır?
NE: Bebeğin PM yaşı, kilosu, sistemik hastalıklarının değerlendirilmesi çok önemlidir. Özellikle genel anestezi altında lazer tedavisi planlanan bebeklerde hastanın genel durumu öne çıkar. Ayaktan gelen bebeklerde de anesteziden sonra yeni doğan yoğun bakımı desteği gerekebilir. Bu nedenle yeni doğan desteği organize edilerek tedavi planı yapılmalıdır. Eğer bebekler daha önce başka merkezlerde izlendilerse hastanın takip muayene bulguları, eğer tedavi edildilerse tedavi özellikleri değerlendirilmelidir.
RC: Tedavi ya da takip kararı için ilk olarak hangi kriterlerin varlığı sizin için önemlidir? Neden?
NE: Tedavi endikasyonları
- Tip 1 ROP (yüksek riskli eşik hastalık)
- Zon I’de evre 1 veya evre 2 ROP ve “artı” hastalık
- Zon I’de evre 3 ROP
- Zon II’de evre 2 veya evre 3 ROP ve “artı” hastalık
Agresif ROP varlığı bizi daha çok ürküten bir tablodur.
Eğer tüm parametreler uygun bir şekilde değerlendirilirse ROP'lu bebeklerde tanı ve takip kararı kolaylıkla verilebilir. Ancak bazen değerlendirmeyi güçleştiren durumlar olabilir. Prematürelerdeki pigment azlığı nedeniyle koroid damarları, yanlışlıkla retina damarları gibi değerlendirilebilir. Bu da retina damarlanması tamamlanmış izlenimi vererek sınıflandırmada hataya neden olabilir. Muayene sırasında skleral indentasyonla göze fazla basınç uygulanırsa retina damarları solarak yanlış değerlendirmeye neden olabilir. Zon I’de retina yüzeyindeki ince neovaskülarizasyonlar muayene sırasında gözden kaçabilir. Bu nedenle neovaskülarizasyonları ve vasküler aktiviteyi ayırt etmek için 28 D lens yerine 20 D lens ile muayene daha uygun olur.
RC: Plus hastalığı nasıl değerlendirilir.
NE: Plus (artı hastalık): Retinanın en az iki kadranında venlerde genişleme ve arteriyollerde kıvrım artışının olması olarak tanımlanmaktadır. ‘+’ işareti ile gösterilir. Ridge ve neovasküler damarlarda oluşan şant ile VEGF’in damarlar üzerine olan etkisi nedeniyle oluştuğu düşünülmektedir. Şiddetli vakalarda ayrıca iris damarlarında dolgunluk, pupillanın genişlememesi ve vitreus bulanıklığı görülebilir. ROP’un şiddetinin, tedaviye yanıtın ve prognozun değerlendirilmesinde çok önemlidir.
Her ne kadar tanım netse de pratikte değerlendirmek kolay olmayabilir. Subjektif bir değerlendirmedir. Deneyimli kişiler bile plus varlığını farklı değerlendirebilir. Muayene eden kişinin deneyimi çok önemlidir. Özellikle takipler sırasında ortaya çıkan plus varlığını saptamak için takipleri aynı kişinin yapması ve progresyonu görmesi önem kazanmaktadır. Görüntü kayıt cihazları bu progresyonu göstermesi bakımından önem kazanmaktadır.
RC: Tanıda ya da tedavi kararı vermede ön segment muayenesinin önemi var mıdır?
NE: Ön segment muayenesi çok önemlidir. Otuz haftadan daha küçük bebeklerde kornea daha kalın ve bulanık olabilir, bu da ortam bulanıklığı nedeniyle retina muayenesini güçleştirebilir. Otuz birinci haftadan itibaren kornea çapında genişleme ile birlikte kornea kalınlığında da azalma ortaya çıkar. Tunika vasküloza lentis, PM 28. haftadan itibaren santralden başlayarak atrofiye olmaya başlar, genellikle 34. haftada tamamen atrofikleşir. Yüksek VEGF değerleri, normalde apoptozisle gerilemesi gereken tunika vasküloza lentisin gerilemesini geciktirebilir. Persistan tunika vasküloza lentis, plus hastalığın ve olumsuz prognozun bir göstergesi olan iris damarlarındaki dolgunlukla karıştırılmamalıdır. İris damarlarındaki dolgunluk ve pupillanın genişlememesi (rijid pupilla), muayeneyi güçleştirebilir
RC: Ön segmentte iris üzerinde patolojik neovaskülarizasyon ile persistan anterior hyaloid arteri klinik olarak ayırabilir miyiz?
NE: ROP'da segmentte görülen vasküler değişiklikler bir önceki soruda bahsettiğim gibi tunica vasküloza lentis ve ciddi plus hastalık varlığının bir göstergesi olan iris damarlarında dolgunluk ve genişlemedir ( Bu durum aynı zamanda pupil genişlemesini de güçleştirir). Rubeozis iridis bahsedilen vasküler değişikliklere eşlik eden bir patoloji değildir. Tunika vasküloza lentiste vasküler değişiklikler lens üzerinde de devam eder ve pupillanın genişlemesini güçleştirmez.
RC: Persistan anterior hyaloid arter nedeni ile fundusu yeterince görülemeyen hastada tedavi kriterimiz ne olmalıdır?
NE: Eğer ciddi bir plus yoksa tunika vasküloza lentis varlığında lazer tedavisi yapılabilir, ancak yeşil lazer lens üzerindeki damarlar tarafından absorbe edilerek katarakta yol açacağından bu hastalarda diod lazer tercih edilmelidir. Ancak bu patolojiye ciddi ciddi plus (iris damarlarında dolgunluk, genişleme ve rijid pupilla) eşlik ediyorsa ve yüksek riskli eşik öncesi evredeyse tedavide anti-VEGF'ler düşünülebilir.
RC: Tedavi seçeneği olarak hangi yöntemleri kullanmayı tercih edersiniz, bu yöntemlerin birbirlerine karşı üstünlükleri var mıdır? Anti-VEGF tedavisi uygulamak için kriterleriniz nelerdir?
NE: Tedavi seçenekleri indirekt lazer fotokoagülasyon tedavisi ve intravitreal Anti-VEGF uygulamalarıdır. Kliniğimizde lazer fotokoagülasyon ROP tedavisinde altın standart olarak kabul edilmektedir. Lazer tedavisi uzun yıllardır uygulanan etkinliği bilinen bir tedavi yöntemidir. Ancak olguya göre karar vermek gereklidir.
Özellikle agresif posterior ROP ve bazı zon I ve posteriyor zon II vakalarında lazer tedavisinin başarı şansı daha düşüktür. Ayrıca bebeklerin genel durumu lazer tedavisi için gerekli koşullarda olmayabilirler. Bunun yanında korneanın opak, vitreusun bulanık olduğu ve pupillanın dilate olmadığı durumlarda da lazer tedavisi yapmak güçtür. Makülanın halen vaskülarize olmadığı (immatür maküla) durumlarda da makülanın lazer tedavisinden kaçınmak gereklidir. Bu nedenle bu tür durumlarda anti-VEGF uygulaması yapıyoruz. Periferik görme alanı daralması yapmamasının yanında kısa sürede uygulanabilmesi, lazer gibi deneyim gerektirmemesi ve genel anestezi gerektirmemesi gibi avantajları vardır. Şimdiye kadar ciddi bir sistemik yan etki bildirilmemekle birlikte olası dezavantajları ise serum VEGF düzeylerinde geçici düşme, beyin, akciğer ve böbrek hasarıdır. Ayrıca normal retinal vaskülarizasyonu bozabilir, retina damarlanmasının tamamlanmasını geciktirebilir, geç dönemde dekolman gelişen vakalar bildirilmiştir. Hastaların damarlanma tamamlanıncaya kadar takip edilmesi gereklidir. Giderek büyüyen bebeklerin muayenesindeki güçlükler, ailenin takibe uyumunun düşük olması nedeniyle bazen uzun takip mümkün olmayabilir. Bu tür durumlarda hastalık anterior zon 2 ye ulaştıktan sonra kalan avasküler alanlara lazer tedavisi yapılması uygun olur. Minimum etkin dozu bilinmemekle birlikte genellikle yetişkinde kullanılan dozun yarısı uygulanmaktadır.
RC: Uygulanan tedavinin etkinliğini değerlendirmek için nelere bakılmalıdır, hangi durumlarda tedaviye tekrar ihtiyaç olduğuna kanaat getirirsiniz?
NE: Hastaya bir kez lazer uygulandıktan sonra retina, plus hastalık, neovaskülarizasyonlar ve ridge kabarıklığının gerilemesini görmek için takip edilmelidir. Lazer tedavisinden sonra 7-10 gün içinde hastalık aktivitesinde progresyonun durması ve gerilemenin başlaması gereklidir. Plus aktivitesinde düzelme görülmelidir. Eğer gerileme olmuyorsa, retinada tüm kadranlarda lazer yapılmamış boş alanların olup olmadığı dikkatlice değerlendirilmeli, boş alanlar varsa ek lazer tedavisi yapılmalıdır. Lazer tedavisine rağmen belirgin gerileme olmayan ve lazer yapılacak boş retina bölgesi olmayan olgularda ridge’nin gerisine diod lazer uygulamasının etkili olabileceği ifade edilmektedir. Ridge kabarıklığının 6 saat ve daha fazla kadranda olması, plus hastalığın devam etmesi ya da vitreus bulanıklığı, retina dekolmanı gelişimi için risk faktörleridir. Lazer tedavisinin etkinliği, tedavinin uygun yapılmasına bağlıdır. Ek lazer yapılmasında güçlük varsa anti VEGF yapılabilir. Ancak eğer retinada fibroproliferatif değişiklik başladıysa bu enjeksiyonun traksiyonel retina dekolmanına neden olabileceği akılda tutulmalıdır.
Anti VEGF''lerde ise daha hızlı bir gerileme olur, ancak ilacın etkinliğinin bitimiyle (1 ay) yeniden bir aktivasyon görülebilir. Böyle durumlarda kliniğimizde vaskülarizasyon zon I'i geçip makula damarlanması tamamlandıysa ikinci bir anti-VEGF'den çok lazer tedavisini tercih ediyoruz.
RC: Lazer Tedavisinin neonatolog ve oftalmologlar arasında görme kaybına ya da boru tipi görmeye neden olduğu görüşü mevcuttur. Bu konuda ki görüşleriniz nelerdir?
NE: ROP'lu bebeklerde normal retinal damarlanmada gecikmeyle birlikte (anti VEGF'ler de bunu arttırır), periferik retinada anormal incelmeler, normalden farklı vitreoretinal yapışıklıklar, lattis benzeri görünümler ortaya çıkmaktadır. Dolayısıyla böyle gözler normal popülasyona göre daha genç yaşta ve cerrahisi daha zor yırtıklı retina dekolmanı geliştirebilmektedirler. Lazer tedavisi periferik görme alanında daralmaya yol açmaktadır. Ancak retina periferinden gelişecek yırtıklı retina dekolmanı gelişimini de önlediği düşünülmektedir. Önümüzdeki yıllarda bunu daha net değerlendirebileceğimiz verilere ulaşacağımızı tahmin ediyorum.
RC: Tedavi Sonrası ne tür komplikasyonlarla karşılaşabiliriz ve bu komplikasyonların görülme sıklığını azaltmak için neler yapılabilir?
NE: Lazer tedavisinden sonra ön segment iskemisi, hipotoni, iris atrofisi, hifema, göz içi basıncı yüksekliği, katarakt, band keratopati, posteriyor sineşi görülebilir. Yetersiz tedavi retinopatinin ilerlemesine neden olur. Aşırı tedavi ise eksüdatif retina dekolmanı ve koroid hemorajisine neden olabilir. İntravitreal kanama yüksek riskli hastalarda (özellikle zon I ve posteriyor zon II olgularında) kötü prognoz işaretidir. Periferik görme alanı kaybı yüksek miyopi de görülen değişikliklerdendir. Ön segment iskemisinden kaçınmak için retinada uzun silier arterlerin yerleşim yeri olan 3-9 yatay meridyende, lazer spot aralarının biraz daha açık uygulanması önerilmektedir (1-1.5 spot). Kataraktı önlemek içinse indirekt lazer tedavisinde diod lazer (810), 532 nm yeşil lazere (520) tercih edilir. Çünkü yeşil lazer, dalga boyuna bağlı olarak tunika vasküloza lentis varlığında hemoglobin tarafından absorbe edilir, ortaya çıkan ısı katarakt gelişimine neden olabilir. Lazer tedavisinden sonra topikal steroid ve sikloplejik damlalar 1 hafta süreyle kullanılır.
Anti-VEGF'lerle ilgili göze ait yan etkiler olarak vitreus içi kanama, preretinal kanama, katarakt, eksüdatif RD, traksiyonel retina dekolmanı, endoftalmi gelişimi bildirilmiştir. Enjeksiyona ait yan etkileri azaltmak için bebeklerde enjeksiyonun steril koşullar sağlanarak, limbusun 0.5 mm gerisinden ve görme aksına paralel olacak şekilde yapılmalıdır. Ciddi fibrovasküler proliferasyon varlığında traksiyonel retina dekolmanı gelişebileceğinden zamanlamaya dikkat edilmelidir. Bu ilaçlara ait uzun dönem sistemik etkiler bilinmemektedir.
RC: Takip aralıklarınız ve takibi sonlandırma kriterleriniz nedir?
NE:
- Retina damarlanmasının tamamlanması gereklidir. (İntravitreal anti-VEGF tedavisi alan hastalarda uzun takip gereklidir.
- Daha önceki tarama muayenelerinde zon I veya II ROP saptanmamış ve retinal vaskülarizasyonun zon III’e ulaşmış olması (eğer zon konusunda şüphe varsa veya bebek PM 35 haftadan küçük ise tekrar muayeneleri önerilir).
- Daha önceki tarama muayenelerinde eşik öncesi veya daha kötü bir ROP saptanmamış ve PM 50 haftaya ulaşmış bebekler.
- Regrese (gerilemekte) olan ROP: Reaktivasyon veya progresyon gösterme riski taşıyabilecek anormal vasküler doku kalmadığından emin olunmalıdır.
RC: Gelecekte yeni tedavi yöntemleri açısından nasıl gelişmeleri beklemeliyiz?
NE: ROP'un primer tedavisi kadar ROP sıklığını azaltmak önemlidir. Gebelerin iyi bakımı, doğumun uygun ortamlarda doğmaları ve bebeklerin yenidoğan yoğun bakım kliniklerindeki tedavi süreçlerinin iyi olması, uygun postnatal kilo alımının sağlanması, hastaya verilen oksijen düzeyinin ölçülmesi, takibi ve kontrolü konusunda yenidoğan hemşirelerinin ve doktorlarının bilinçlendirilmesi ROP sıklığının azaltılmasında önemli faktörlerdir.
Bazı çalışmalarda ve ülkelerde bebeklerin mevcut sistemik parametrelerine ve maruz kaldıkları risklere göre ROP gelişme olasılıkları hesaplanmakta ve hem gereksiz takiplerden kaçınmak hem de riskli bebeklerinin takibini atlamamak için bu risk skorlarına göre bazı algoritmalar geliştirilmektedir. Ayrıca artan muayene ihtiyacı ve tecrübeli göz hekiminin azlığı nedeniyle yenidoğan kliniklerinde telemedicine uygulamalar gündeme gelmektedir. Ancak bu uygulamalar da kısıtlı alanlarda kullanılmaktadır. Gelecekte taramada uygun bir yardımcı yöntem ve algoritmaların geliştirilmesi için çalışmalar artmaktadır.
ROP'un patofizyolojisine yönelik edinilen verilere göre yeni önleyici ve tedavi edici yöntemler araştırılmaktadır. Ciddi ROP gelişimini azaltmak amacıyla IGF-1 replasmanı, propranolol ve inositol kullanımı konusunda çalışmalar devam etmektedir.
RC: Başka eklemek istediğiniz mesajınız var mıdır?
NE: Zamanında uygun bir şekilde tedavi uygulansa bile (Lazer ya da anti-VEGF) retina dekolmanı gelişimi her zaman önlenemeyebilir. Bu nedenle ailenin tedavinin her aşamasında bilgilendirilmesi, beklentilerinin gerçekçi sınırlar içinde kalması sağlanmalıdır. Ayrıca bu çocukların gelişebilecek başka göz problemleri (refraksiyon kusurları, ambliyopi, glokom, dekolman, şaşılık vb) için uzun süre takip edilmeleri gereklidir. Tedaviyle her şey yolunda olup anatomik başarı sağlansa bile makula gelişimlerindeki değişiklikler, beyin gelişimindeki anormallikler nedeniyle görme keskinliğinin öngörülemeyeceği aileye anlatılmalıdır.
RC: Değerli cevaplarınız için teşekkür ederiz
NE: Ben teşekkür ederim
Not: Katkılarından dolayı Dr. Nazmiye Erol, Dr. Yasin Özcan ve Dr. Mehmet Çıtırık’a teşekkür ederiz.
Web sitesindeki bu bilgiyi, sunu ve yayınlarınızda aşağıdaki şekilde kaynak göstererek kullanabilirsiniz.
(Erol N, Özcan PY, Çıtırık M, Teke MY. Prematüre Retinopatisi tanısında hastaya yaklaşım; Prof. Dr. Nazmiye EROL’un Uzman Görüşü. http://www.retinaclub.com/ Son Güncellenme Tarihi 01/09/2017).